ドナーの方へ
造血細胞移植コーディネーター(HCTC)について
造血幹細胞移植がおこなわれる過程の中で、ドナーの善意を生かしつつ、移植医療が円滑に行われるように移植医療関係者や関連機関との調整を行うとともに、患者やドナー及びそれぞれの家族の支援をおこない、倫理性の担保、リスクマネージメントにも貢献する専門職です。(日本造血・免疫細胞療法学会)
HCTCの主な役割
- 医師からの説明について不明点などは補足説明します
- 移植の費用やドナー調整の流れ、バンクの手続きについて説明します
- 移植を必要としている患者さん・ご家族へ移植にむけての意思決定を支援します
- ドナー候補への連絡・調整を行い、採取に向けての意思決定の支援、安心・安全に採取が終了できるように支援します
- 移植について様々な各部署への連絡や調整をおこないます
ドナー調整について
HLA(ヒト白血球抗原)型について
赤血球にA型・B型・O型・AB型の血液型があるように、 白血球にもHLA(ヒト白血球抗原)型があります。HLA型は対になっており、両親から半分ずつを遺伝的に受け継いでいます。兄弟間では、4分の1の確率で完全一致、2分の1の確率で半分一致、4分の1の確率で完全不一致になります。親子間では、100%半分が一致します。他人では、数百万~数十万分の1の確率でしか一致しません。HLAは自分と他人を見分けるために重要であり、造血幹細胞移植では型が一致したドナーを検索していくことになります。

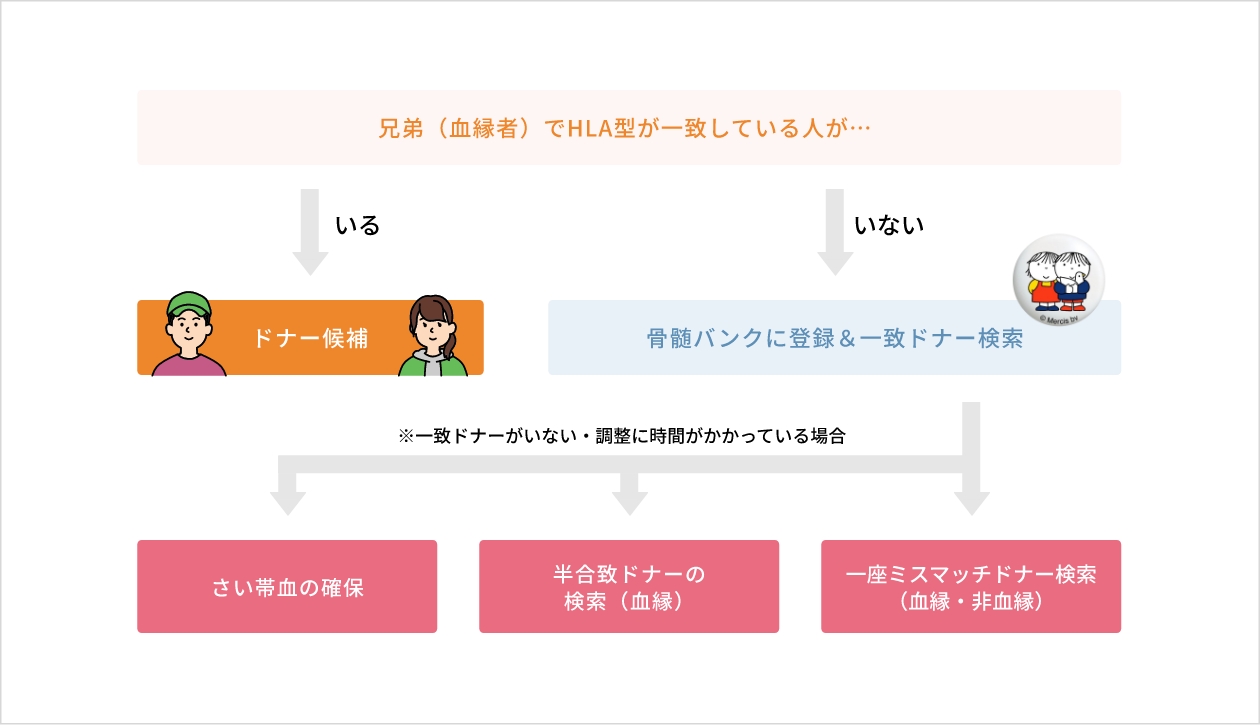
ドナー選択の流れ
兄弟がいる場合はHLA検査を実施して、一致している場合はドナー候補となります。兄弟のHLAが不一致、または、兄弟がいない場合は骨髄バンクに登録して一致ドナーを検索します。骨髄バンクの一致ドナーがいない、または、調整に時間がかかっている場合にはさい帯血の確保や半合致ドナーの検索、一座ミスマッチドナー検索を行います。HLA半合致移植や一座ミスマッチ移植は、 生着不全(移植したドナー細胞が増えてこない)や重症なGVHD (ドナー細胞が患者の細胞へ攻撃する反応)などの副作用がおこるため、対策を十分に行い移植を実施します。
血縁ドナー調整時の注意点
造血細胞移植コーディネーター(HCTC)が血縁ドナー候補との調整を担当します。初診時にドナー候補の情報を確認します。患者さんからドナー候補の方へ「コーディネーターから連絡がいくこと」をお伝えいただきます。ドナー候補へHCTCから連絡をして、健康状態の確認、提供までの流れ・リスク、提供意思の確認をして、調整を始めます。患者さんからドナー候補への金銭授受は禁止としています。(ドナーの自由意思尊重のため)
骨髄採取の流れ
-
STEP 01
- HLA検査
-
一致した場合は術前健診の日程を調整します。
-
STEP 02
- 術前健診
-
術前検診は下記を行います。
血液検査・尿検査・心電図検査・呼吸機能検査・胸部X線・身長・体重測定・血圧測定
-
STEP 03
- 自己血貯血①
-
骨髄採取時の貧血を補うために事前に自己血を貯血します。
(貯血量は採取の量によります)
その他:麻酔科受診(1回目貯血前)
貧血検査(採血1本)(2回目貯血前)
-
STEP 04
- 自己血貯血②
-
STEP 05
- 入院
-
STEP 06
- 採取
-
当院は入院期間は3泊4日です。骨髄採取は2~3時間かかります。
全身麻酔でおこないます。採血で問題ないことを確認後退院です。(クリニカルパス参照)- クリニカルパス【PDF】
-
STEP 07
- 退院
-
STEP 08
- 術後健診
-
採取後の経過を確認します。
・血液検査
・採取部位の確認
末梢血管細胞採取・移植の流れについて
骨髄採取は、左右の腸骨(骨盤の骨)から少し太い針を用いて行います。約1リットル(患者さんの体重などで採取する量は変わります)骨髄液を採取します。そのまま採取すると痛みがありますので、手術室で全身麻酔をして採取します。手術時間は1~2時間ぐらいです。採取後は軽い痛みがしばらく残る場合もあります。また、血液の状態は1ヶ月ぐらいで元に戻り、骨に刺した針穴は半年〜1年で元に戻ります。また、骨髄採取時の貧血を安全に補うために、骨髄採取の前に1~2回自己血を採血し保存し、採取当日に手術室で戻します(自己血輸血)。また、合併症に関しては、一般的に全身麻酔に伴う合併症は、1~5万件に1件の確率で重大な合併症が発生すると言われています。特に悪性高熱症は命に関わる場合もあります。術前に麻酔科医師から問診、麻酔についての説明があります。術後の咽頭痛,採取部痛は多くの方に見られ、軽度の肝障害等が一過性にみられることもあります。
ご心配な方は、都度医師にご相談をお願いします。
末梢血幹細胞採取の流れ
-
STEP 01
- HLA検査
-
一致した場合は術前健診の日程を調整します。
-
STEP 02
- 術前健診
-
術前検診は下記を行います。
血液検査・尿検査・心電図検査・呼吸機能検査・胸部X線・身長・体重測定・血圧測定
-
STEP 03
- 入院
-
STEP 04
-
STEP 05
- 退院
-
STEP 06
- 術後健診
-
血液検査で血球など異常値が元に戻っているか診察します。
ドナーが負担する費用について
血縁ドナーさんには直接費用を請求することはありません。ドナーとして提供となる場合、患者さんの同種造血幹細胞移植の保険点数の中に、HLA検査費用、健康診断費用、入院・採取費用、術後健診費用が含まれます。ドナーとして提供まで至らなかった場合、HLA検査費用・健康診断費用の請求は患者さんへ実費請求されます。病院までの移動などの費用はドナーさんご自身の負担となります。
